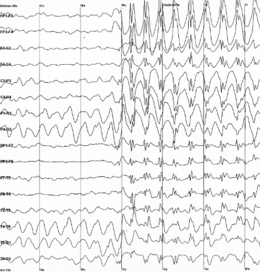
AmbulancierMilitaireIl convient de demander systématiquement l'avis du médecin du travail (le cas échéant du neurologue ou médecin traitant). Lui seul est à même de juger de l'adéquation entre la pathologie et la prise de fonction sur un poste.
Médicaments
Traitement de la crise
L'emploi d'un anti-convulsivant est recommandé dès la dixième minute de convulsions, par voie intraveineuse si possible, par voie anorectale sinon. L'état de mal convulsif, c'est-à-dire lorsque la crise se prolonge au-delà de 10 min (ou lorsque trois crises se succèdent), nécessite un transfert en réanimation médicale (urgence médicale car le pronostic vital est en jeu). Un EEG en urgence ainsi qu'un bilan médical devront être effectués, sans retarder la mise en œuvre des méthodes de réanimation et le traitement médicamenteux :
Maintien d'une bonne fonction respiratoire : mise en place d'une canule de Guedel, ventilation au masque, aspiration des sécrétions bronchiques, intubation et ventilation mécanique au maximum. Surveillance cardio-vasculaire : scopage cardio-tensionnel avec surveillance du rythme cardiaque, de la pression artérielle, de la saturation sanguine en oxygène. Pose d'une voie veineuse pour équilibration hydro-électrolytique et perfusion des médicaments anti-convulsivants.
En cas de mal convulsif, le traitement anti-convulsivant repose en première intention sur une benzodiazépine injectée par voie intraveineuse lentement sur 2 minutes (diazépam ou lorazépam, plus facile d'emploi), et sur un anticonvulsivant d'action prolongée (phénytoïne, fosphénytoïne ou phénobarbital). En cas d'échec à 10 minutes, une deuxième injection est effectuée.
En cas de difficulté d'un abord veineux, le diazépam peut être donné par voie intra-rectale ou le midazolam par voie buccale (le médicament est alors absorbée par la muqueuse buccale sans que cela requiert une quelconque déglutition, impossible à obtenir chez un patient inconscient).
Traitement préventif
Lorsque la crise éclate, il est plus difficile de l'arrêter, il faut donc agir en prévention. Dans les années 1980 il existait seulement 4 médicaments ; aujourd'hui, une vingtaine de molécules antiépileptiques sont à disposition des médecins, toutes plus efficaces et avec moins d'effets secondaires sur la vigilance et la mémoire des patients. Quinze pour cent (15 %) des patients ne sont pas contrôlés par le traitement médical, faisant plus d'une crise par mois. Ces derniers ont une mortalité augmentée et une moindre qualité de vie.
Les principaux groupes d'antiépileptiques (ou anticonvulsivants) sont l'acide valproïque et le valproate de sodium. Ce dernier, donné aux femmes enceintes, est responsable d'un grave risque de malformation fœtale (10% des cas) et de retard du développement intellectuel, moteur et comportemental de l'enfant (30 à 40% des cas). Jusqu'en 2015, ce risque a été lourdement sous-estimé en France, malgré des recherches qui datent des années 1980 .
Le reste des médicaments notables incluent la carbamazépine et l’oxcarbazépine, la phénytoïne, le phénéturide, l'éthosuximide, les barbituriques, principalement le phénobarbital, la primidone, le clonazépam (une benzodiazépine), la lamotrigine (cette molécule provoque chez certains sujets un Lichen plan buccal par allergie), la gabapentine, le topiramate et le lévétiracétam.
Parmi les molécules les plus récentes, ou en cours de test, peuvent être cités le lacosamide, l'eslicarbazépine, la rufinamide, la vigabatrine, le stiripentol.
Ces médicaments peuvent être donnés isolément ou en association, en seconde intention. Le choix dépend du type d'épilepsie, des effets secondaires et de leur efficacité sur un patient donné.
En 1912, la création du médicament contre l'épilepsie est le Gardenal, ensuite avec l'évolution, l'apparition du Dihidan en 1939. Avec les progrès techniques dans les années 1960, le Dépakine et le Tegretol. Et finalement, dans le début des années 1990, le Lamictal, le Neurontin et l'Epitomax sont les médicaments actuels.
À noter que la Dépakine est responsable de malformations graves chez le fœtus. En effet, entre 2006 et 2014, cet antiépileptique a entraîné un 450 malformations congénitales à la naissance. En février 2016, le ministère de la Santé réfléchissait à la mise en place d'un fonds d'indemnisation, comme pour l'affaire Mediator. Le médicament Mediator avait été accusé d'être à l'origine d'au moins 500 à 2000 morts.
Chirurgie
Certains patients voient leurs crises contrôlées en monothérapie ou après divers ajustements thérapeutiques associant plusieurs médicaments anti-épileptiques. Toutefois, une résistance relative ou absolue au traitement est parfois observée - il est question de pharmacorésistance. Le pronostic sévère de ces épilepsies pharmacorésistantes peut être amélioré par le recours à la chirurgie. Pour certaines formes d'épilepsies pharmacorésistantes essentiellement partielles, il est ainsi possible d'envisager une intervention chirurgicale à visée curatrice (cortectomies ou déconnexions).
Poser l’indication d’une telle intervention nécessite des procédures diagnostiques standardisées extrêmement fines. Il s'agit dans un premier temps de délimiter de façon très précise le point de départ des crises et de déterminer quels sont les territoires corticaux concernés. Les épilepsies multifocales seront la plupart du temps récusées.
Les patients candidats à la chirurgie sont donc soumis à un bilan pré-chirurgical complet mené par une équipe pluridisciplinaire. Il est composé d’investigations à la fois neurologiques, électrocliniques et neuropsychologiques. Des données cruciales sont également recueillies en électrophysiologie (enregistrement EEG, SEEG) et lors d’examens d’imagerie cérébrale (IRM morphologique et fonctionnelle, étude du métabolisme). Il s’agit d’apprécier le rapport bénéfice/risque de l'éventuel traitement chirurgical.
La chirurgie de l’épilepsie comporte une première phase d’exploration (SEEG), suivie d’une procédure de résection. Certains sites hospitaliers utilisent des dispositifs robotisés, tel que le dispositif ROSA, pour apporter une grande précision et sécuriser l’acte chirurgical, en particulier chez les jeunes enfants, pour qui les procédures sont plus délicates à cause de la petite taille de leur tête et celle de leur cerveau.
Globalement, ce sont 70 à 80 % des patients sélectionnés atteints d’épilepsies réfractaires (essentiellement temporales mais aussi frontales, pariétales ou encore occipitales) qui voient leurs crises disparaître ou diminuer de manière significative en post-opératoire. Le résultat de la chirurgie dépend en grande partie d'une sélection rigoureuse des patients. S'il n'existe pas de lésions visibles sur l'IRM mais qu'un foyer est identifié par d'autres moyens, une chirurgie peut être proposée mais avec des résultats beaucoup plus imparfaits, quoique le PET-scan permette une bonne délimitation de la zone corticale atteinte en cas d'aspect normal sur l'IRM (montrant une diminution voire une absence de fixation du glucose marqué sur les aires à l'origine de l'épileptogénèse).
En France, chaque année, seulement 200 à 300 personnes sont concernés par cette opération, et selon un neuro-pédiatre de l'hôpital Robert-Debré : « C'est trop peu, et de surcroît les délais d'attente entre le bilan et l'intervention sont beaucoup trop longs, au risque d'une détérioration cognitive supplémentaire. »
Stimulation
Dans le cas de formes résistantes de la maladie il est possible d'envisager la pose d'un stimulateur sous clavicule, relié au nerf vague, dont la fonction sera d'envoyer des stimulations au cerveau (noyau antérieur du thalamus). Le traitement par stimulation a l'avantage d'être une bonne alternative dans le cas où l'opération chirurgicale n'est pas envisageable. Cette technique, employé chez près de 70000 patients de par le monde en 2015, présente des résultats encourageants, la fréquence des crises diminuant de moitié dans près de 50 % des personnes. Elle ne permet cependant qu'exceptionnellement la disparition totale des crises. Certains effets secondaires peuvent se faire ressentir, notamment une contraction de la gorge pendant les périodes de stimulation, entraînant parfois une légère modification de la voix, et un essoufflement pendant les périodes d'effort (en particulier en altitude).
Une autre voie de recherche est la stimulation directe de certaines structures cérébrale (thalamus). Une diminution de la fréquence des crises peut être obtenue, sans toutefois les voir disparaître.
Diète
Dans certains cas, surtout chez les enfants, la diète cétogène peut être essayée. La diète cétogène est un régime thérapeutique rigide et strictement calculé, prescrit par un neurologue pour traiter l’épilepsie réfractaire chez les enfants. La diète est riche en lipides et très pauvre en protéines et glucides. Elle diminue sensiblement la fréquence des crises. Un régime Atkins modifié serait moins contraignant et pourrait avoir des résultats similaires.
Psychothérapie
Les conséquences psychosociales de l'épilepsie étant parfois importantes (limitation de l'autonomie, stress, anxiété, dépression, faible estime de soi…), l'accompagnement psychologique peut être pertinent en plus du traitement médical. Il peut également être utile auprès des parents d'enfant épileptique.
De plus, dans certains cas l'appréhension d'avoir une crise peut elle-même générer une anxiété qui risque de faciliter son déclenchement, elle devient alors une réponse conditionnée à l'anxiété.
Les thérapies cognitivo-comportementales peuvent être proposées pour améliorer la qualité de vie et même réduire la fréquence des crises. L'essentiel d'une prise en charge repose sur le développement du sentiment de contrôle sur la maladie. Cela comprend l'entrainement à la gestion du stress et à la relaxation, ainsi que l'identification des situations à risque, ou même l'affirmation de soi.
Les études récentes indiquent qu'un travail psychologique axé sur les compétences de gestion du stress centré sur le problème, ainsi que sur la perception de l'impact de l'épilepsie sur la qualité de vie (envahissante ou non) sont des pistes prometteuses.
Alternatifs
Il n'existe pas d'efficacité démontré d'un traitement de type phytothérapie ou aromathérapie. Par contre, certaines plantes, données par exemple pour traiter une dépression, une fatigue, peuvent interagir avec les médicaments antiépileptiques et en modifier son efficacité, aboutissant parfois à une aggravation des crises. Cependant, certaines études en viennent à dire que le cannabidiol, une molécule non-psychoactive du cannabis soulagerais largement les crampes musculaires et permettrais à certains patients de diviser leur doses de médicaments conventionnels par 2. Chez certains enfants, le traitement se révèle presque miraculeux en diminuant significativement les crises (de 400 à quelques une par mois).
Pistes de recherche
Le sel et plus précisément l'ion métallique (sodium) jouerait un rôle important dans l'épilepsie. Il semble être un « commutateur » unique pour d'importants récepteurs (dit « kaïnates ») de neurotransmetteurs nécessaires au bon fonctionnement du cerveau (les kainates sont aussi en cause dans la douleur neuropathique quand ils ne fonctionnent pas normalement). Les désactiver permettraient peut-être de réduire les crises d'épilepsie.
Épidémiologie
Aucune donnée
Moins de 50
50-72.5
72.5-95
95-117.5
117.5-140
140-162.5
162.5-185
185-207.5
207.5-230
230-252.5
252.5-275
Plus de 275
Au cours de sa vie, un être humain sur 20 fait une crise d'épilepsie isolée. L'épilepsie (la maladie, c'est-à-dire lorsque le candidat fait régulièrement des crises d'épilepsie) est l'affection neurologique la plus fréquente (0,5 % à 0,7 %) après la migraine et concerne, en France près de 1 % de la population. L'épilepsie dans ses différentes formes touche près de 50 millions de personnes dans le monde, nourrissons, enfants, adolescents et adultes confondus. L'incidence varie, selon les pays entre 16 et 51 cas avec un record au Chili (plus de 100 cas) pour 100 000 habitants et par an (30 000 nouveaux cas en France tous les ans).
La durée moyenne calculée de la maladie est de 6 à 10 ans. 30 % des cas d'épilepsie sont d'origine génétique ; 70 % des cas d'épilepsie seraient acquis, dont la moitié ont une cause déterminée (une lésion cérébrale due aux séquelles d'une souffrance lors de la grossesse et de l'accouchement, d'un traumatisme crânien lors de la petite enfance, ou d'un Accident vasculaire cérébral…) ; pour les autres, les causes restent non élucidées.
L'allongement de l'espérance de vie accroît le risque d'apparition, chez les personnes âgées, de crises d'épilepsie liées à des accidents cérébrovasculaires ou à des maladies dégénératives.
Histoire et société
Histoire
Dans 6 cas sur 10, l'épilepsie disparaît à l'adolescence quand les circuits neuronaux et hormonaux sont développés
La maladie a pu être désignée sous plusieurs noms, on peut citer : mal caduc, mal de terre, mal divin, mal sacré, haut mal, mal Saint-Jean.
Antiquité
Les premiers concepts concernant l’épilepsie sont apparus dans la médecine ayurvédique de l'Inde et se seraient précisés et développés pendant la période védique entre 4500 et 1500 av. J.-C. L’épilepsie est notamment trouvée dans le Charaka Samhita (environ 400 av. J.-C.), le plus ancien texte décrivant ce système antique de médecine, sous la dénomination de : « apasmara » qui signifie « perte de conscience ». Le Charaka Samhita référençait déjà les différents aspects de l’épilepsie au niveau symptomatologique, étiologique, diagnostique et thérapeutique. (OMS, Satyavati., 2003)
Ce qui est appelé « épilepsie » était connu des Babyloniens dans le Code d'Hammourabi sous la dénomination de « benu », et chez les Égyptiens dans le papyrus Ebers sous la dénomination de « nsjt ».
Dans l'Antiquité, l'épilepsie effrayait beaucoup, on le nommait aussi mal sacré. Théophraste et Pline (HN, 28, 35) rapportent que lorsqu'on croise un épileptique, la superstition demandait de cracher dans (le pli de) sa tunique pour éloigner le démon responsable de la maladie et de la contagion.
Dans l'Apologie, Apulée raconte qu'il était habituel, lors de l'achat d'esclaves, de provoquer artificiellement les crises afin d'identifier les personnes épileptiques. Rufus d'Éphèse, Alexandre d'Aphrodise ou Oribase en donnent les recettes, il s'agissait essentiellement de fumigations de substances dont la combustion produisait une odeur nauséeuse, tout particulièrement du jais, des plumes, du bitume, de la corne, voire du foie de chèvre pouvaient être utilisés.
Le premier vrai traité médical sur l'épilepsie est attribué à Hippocrate (De la Maladie sacrée) ; après lui, ont écrit sur l'épilepsie plusieurs auteurs grecs dont Galien et Arétée de Cappadoce, puis des latins dont Celse et Caelius Aurelianus.
Dans le Nouveau Testament, l'épisode d'un enfant atteint du grand mal est décrit dans l'Evangile de Marc (9:17–29) ainsi que chez Matthieu (17:14–21) et Luc (9:37–43).
Moyen Âge
La maladie était appelée au Moyen Âge le « mal de saint Jean », Jean le Baptiste devant ce patronage au fait que Salomé pratiqua la « danse des sept voiles » frénétique (assimilable à une crise d'épilepsie) devant son beau-père Hérode Antipas afin d'obtenir sa tête (la décapitation faisant cesser le mal). Dans certaines régions, l’angoisse s’emparait quelques jours avant le 24 juin (jour de la fête de la naissance de Jean-Baptiste) des « danseurs de saint Jean », qui attendaient avec impatience la vigile de la célébration de cette fête, espérant qu’ils seraient soulagés s’ils dansaient alors devant les autels du saint.
Période moderne
Ce n'est qu'au XVI siècle que la littérature va offrir à nouveau – écrits en latin – des traités complets sur l'épilepsie avec Cardan, et surtout Gabuccini.
La première publication en langue française, et qui ne soit pas une traduction des auteurs classiques, est celle de Jean Taxil en 1602 (Traité de l'Epilepsie, Maladie vulgairement appelée au pays de Provence, la gouttete aux petits enfans). D'autres suivront, sans apporter rien de bien nouveau, tant les superstitions religieuses principalement ont empêché toute progression significative dans la compréhension scientifique des maladies en général, et neuro-psychiatriques en particulier.
Ainsi, il faudra attendre la fin du XIX siècle avec John Hughlings Jackson qui fera avancer la connaissance sur la maladie épileptique, en donnant une première classification anatomo-clinique des phénomènes épileptiques. Ensuite, grâce à l'EEG, les auteurs du siècle suivant feront encore progresser la classification des différentes formes et les différents types d'épilepsie (Lennox, Gastaut, Gibbs, etc.).
Médias
Assurance
Il faut toujours vérifier que les différentes assurances personnelles souscrites n'excluent pas la maladie (contrats d'assistance, assurances voitures, etc.)
Emprunts
Les personnes épileptiques peuvent avoir des difficultés à contracter des emprunts de longue durée ; souvent, une assurance supplémentaire leur est imposée, ou l'assurance proposée exclut la couverture des risques liés à l'épilepsie. De nouvelles dispositions légales obligent cependant les banques françaises à une attention particulière et des prêts peuvent cependant désormais être accordés à des conditions chères, plus chères qu'aux autres citoyens, mais encore raisonnables. Il ne faut en tous cas pas s'arrêter au réflexe de sécurité du banquier, et en cas d'insuccès, demander à la Banque de France un arbitrage.
Herboristerie
En herboristerie, le gui était prescrit contre l'épilepsie.
Personnalités
Alexandre le Grand (356-323 av. J.-C.)
Jules César (100-44 av. J.-C.)
Paul de Tarse (10-65)
Jeanne d'Arc (1412-1431)
Louis II de Wurtemberg (1439-1457)
Charles Quint (1500-1558)
Le cardinal Richelieu (1585-1**2)
Molière (1622-1673)
Charles II d'Espagne(1661-1700)
Napoléon I (1769-1821)
Charles Louis d'Autriche (1771-1847)
Ferdinand I d'Autriche (1793-1875)
Lord Byron (1788-1824)
Pie IX (1792-1878)
Fiodor Dostoïevski (1821-1881), l'écrivain russe qui lui-même en souffrait a remarquablement décrit la crise d'épilepsie
Gustave Flaubert (1821-1880)
Lénine (1870-1924)
Hermann Ludwig von Helmholtz (1821-1894)
Alfred Nobel (1833-1896)
Heinrich Hansjakob (de) (1837-1916)
Rudi Dutschke (1940-1979)
Margaux Hemingway (1955-1996)
Ian Curtis (1956-1980), chanteur anglais du groupe post-punk Joy Division

 词典释义:
词典释义:
 词
词 ;
;
 ;
; ;
; 保留性癫痫
保留性癫痫 状性癫痫
状性癫痫