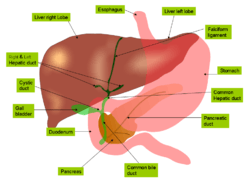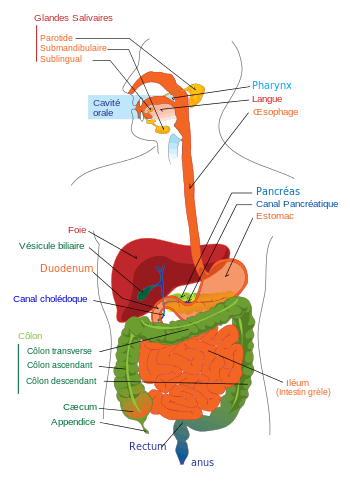
Le foie est en rouge sur cette représentation du système digestif humain.
Le foie est un organe abdominal des vertébrés qui assure trois fonctions vitales : une fonction d'épuration, une fonction de synthèse et une fonction de stockage. Il aide aussi au métabolisme.
Terminologie
Le nom (substantif) masculin ‹ foie › est issu du bas latin ficátum (« foie gras » d'où, plus généralement, « foie ») formé sur ficus (« figue ») comme calque du grec ancien συκωτόν / sukôtón (« foie gras d'animal nourri de figues », dérivé de συκω (« nourrir de figues »), de σῦκον / sûkon (« figue »).
Fonctions
Fonction nutritionnelle
Rôle dans le métabolisme des glucides : néoglucogenèse (fabrication d'une nouvelle molécule de glucose à partir d'une molécule non-glucidique) ; glycogénolyse (libération de glucose à partir du glycogène)sous l'effet de glucagon; glycogénogenèse (stockage du glucose sous forme de glycogène)sous l'effet de l'insuline
néoglucogenèse (fabrication d'une nouvelle molécule de glucose à partir d'une molécule non-glucidique) ;
glycogénolyse (libération de glucose à partir du glycogène)sous l'effet de glucagon;
glycogénogenèse (stockage du glucose sous forme de glycogène)sous l'effet de l'insuline
Rôle dans le métabolisme des lipides : synthèse de cholestérol ; dégradation du cholestérol en acides biliaires. Le foie est le seul organe permettant l'élimination du cholestérol ; production de triglycérides ; synthèse de lipoprotéines.
synthèse de cholestérol ;
dégradation du cholestérol en acides biliaires. Le foie est le seul organe permettant l'élimination du cholestérol ;
production de triglycérides ;
synthèse de lipoprotéines.
Emmagasine les vitamines liposolubles (A, D, K et E). Emmagasine le glycogène.
Fonction de synthèse
Il synthétise une grande partie des protéines circulantes du sang, notamment les transporteurs comme l'albumine et les apoprotéines. Il est aussi à l'origine de la synthèse de la bile, par capture et synthèse des acides biliaires à partir du cholestérol.
Fonction sanguine
Rôle dans le métabolisme des protéines : production des facteurs de coagulation (I (fibrinogène) III, V, VII, IX, XI).
production des facteurs de coagulation (I (fibrinogène) III, V, VII, IX, XI).
Destruction des hématies et leucocytes vieillis, ainsi que de certaines bactéries présentes dans le sang ;
Transformation de la bilirubine libre (toxique) en bilirubine conjuguée (non toxique). (La bilirubine provient de la dégradation des globules rouges dans la rate).
Le foie est aussi le plus important régulateur de glycémie dans le sang (et plus précisément le plasma). En effet, il est le seul organe à passer de producteur à stockeur de glucose. On dit qu'il est hypoglycémiant (stockage de glucose sous forme de glycogène) ainsi qu'hyperglycémiant (libère du glucose dans le sang après avoir fait une glycogénolyse). C'est en période de jeûne que le foie rejette du glucose dans le sang. Grâce à l'enzyme glucose-6-phosphatase, il peut sécréter dans le sang le glucose issu de la dégradation du glycogène. Cette enzyme étant inexistante dans les tissus adipeux et les muscles, le glucose-6-phosphate issu de la dégradation du glycogène ne peut pas y être transformé en glucose et être ainsi secrété dans le sang. Le foie est donc le seul organe hyperglycémiant, bien que les lipocytes (tissus adipeux) et les myocytes (cellules musculaires) puissent stocker du glycogène.
Fonction endocrine
Le foie permet l'hydroxylation du cholécalciférol en calcidiol, forme active de la vitamine D, la synthèse du proangiotensinogène, précurseur de l'angiotensinogène, et de la somatomédine C (ou IGF-1).
Fonction antitoxique
Destruction des toxines et des médicaments (clairance hépatique).
Conversion de l'ammoniac en urée.
Autres fonctions de stockage
Réserve d'une multitude de substances, dont la vitamine B2, le fer et le cuivre . Celles-ci sont notamment recyclées lors de la destruction des globules rouges sénescents.
Le foie humain
Chez l'humain, il est impair et asymétrique. Il est logé dans l'hypocondre droit, la loge sous-phrénique droite, la partie supérieure du creux épigastrique puis atteint l'hypochondre gauche. C'est le plus volumineux des viscères humains (deux pour cent du poids corporel, soit une moyenne de 1 500 grammes) et l'organe du corps humain qui effectue le plus grand nombre de transformations chimiques. La discipline médicale qui lui est rattachée se nomme l'hépatologie.
Anatomie
Le foie est entouré de la capsule de Glisson, composée de feuillets péritonéaux.
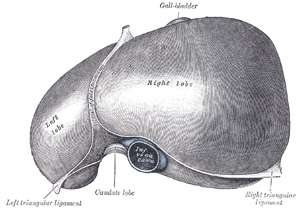
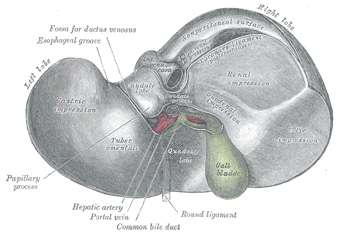
Le foie est divisé en deux lobes séparés par le ligament falciforme (ou ligament suspenseur), le lobe droit (deux tiers du volume du foie) et le lobe gauche (un tiers du volume). On peut également individualiser deux autres lobes mineurs en taille : le lobe caudé (ou lobe de Spiegel) et le lobe carré.
Segmentation hépatique
Selon la segmentation hépatique de Couinaud, le foie est divisé en secteurs, eux-mêmes divisés en segments. Les veines sus-hépatiques délimitent le foie en secteurs : la veine sus-hépatique gauche sépare le secteur latéral gauche du secteur paramédian gauche, la veine sus-hépatique médiane sépare le foie droit du foie gauche c'est-à-dire le secteur paramédian gauche du secteur antérieur droit (ou secteur paramédian droit) et la veine sus-hépatique droite sépare le secteur antérieur droit du secteur postérieur droit (ou secteur latéral droit).
Les branches de division de la veine porte délimitent les secteurs du foie en huit segments numérotés de I à VIII sur la face inférieure du foie dans le sens inverse des aiguilles d'une montre :
le segment I correspond au lobe caudé et à la partie du foie en avant de la veine cave ;
les segments II et III correspondent au secteur latéral gauche ;
le segment IV correspond au secteur médial gauche ;
le segment V correspond à la partie inférieure et le segment VIII à la partie supérieure du segment antérieur droit ;
le segment VI correspond à la partie inférieure et le segment VII à la partie supérieure du segment postérieur droit.
En chirurgie, on décompose ainsi le foie en deux hémi-foies qui correspondent aux ramifications vasculaires. Ainsi, le « foie » gauche reçoit la branche gauche de division de l'artère hépatique et de la veine porte, le « foie » droit la branche droite de ces vaisseaux. Le foie gauche comporte les segments II, III et IV ; le foie droit comporte les segments V, VI, VII et VIII. Le segment I est quant à lui partagé entre les deux. Cette segmentation est essentielle pour la chirurgie hépatique puisqu'elle permet l'ablation d'un segment sans gêner la vascularisation des autres segments.
Cette division fonctionnelle ne se recoupe pas complètement avec la division anatomique :
Le lobe droit comprend le foie droit plus le segment IV, soit les segments IV, V, VI, VII et VIII ;
Le lobe gauche comprend le foie gauche moins le segment IV, soit les segments II et III ;
le lobe caudé correspond au segment I ;
le lobe carré correspond à la base du segment IV.
La nomenclature anglo-saxonne est différente de la classification de Couinaud.
Vascularisation
L'apport sanguin est réalisé par l'artère hépatique propre, amenant le sang oxygéné, et par la veine porte ramenant le sang du tube digestif riche en nutriments en période post-prandiale. Le sang de ces deux vaisseaux se mélange dans les sinusoïdes hépatiques qui cheminent entre les travées d'hépatocytes pour se réunir dans une veine centrolobulaire. Le retour veineux du foie s'effectue par les veines hépatiques, également appelées veines sus-hépatiques, qui se jettent dans la veine cave inférieure. La vascularisation hépatique est dite mixte.
Voies biliaires intra et extra-hépatiques
Les hépatocytes sécrètent la bile dans les canalicules biliaires: ceux-ci sont formés par des invaginations de la membrane plasmique des hépatocytes et forment en fait un espace virtuel. Les canalicules de chaque hépatocyte se déversent dans un canal biliaire primitif appelé canal de Hering. Par la suite, la bile poursuit son parcours dans des canaux biliaires interlobulaires lesquels sont constitués de cellules biliaires (cholangiocytes) qui reposent sur une lame basale. Les canaux interlobulaires forment ensuite des canaux biliaires de plus gros calibre et finissent par former les canaux hépatiques droit et gauche dont la réunion forme le canal hépatique commun qui quitte le foie au niveau du hile hépatique. Le canal cystique issu de la vésicule biliaire se jette dans le canal hépatique commun qui devient le cholédoque, lequel s'abouche dans le duodénum.
Innervation
La capsule de Glisson est innervée, c'est cette capsule qui véhicule les sensations dont la douleur.
Structure
Le foie est constitué de cellules hépatiques (hépatocytes) organisées en travées autour des sinusoïdes (capillaires hautement perméables où le sang circule). L'unité fonctionnelle du foie est le lobule hépatique. Ses échanges avec le reste du corps se font pour la plupart à travers sa double irrigation sanguine (veine porte et artère hépatique propre), qui se termine par une multitude de capillaires jusqu'à l'intérieur du foie.
80 % des cellules du foie sont des hépatocytes mais il existe d'autres types cellulaires :
cellules des canaux biliaires (cholangiocytes) ;
cellules endothéliales;
cellules de Küppfer (macrophages) ;
cellules stellaires (anciennement cellules de Ito, aussi appelées cellules étoilées) - fonction de stockage de la vitamine A; en situation pathologique, ces cellules se transforment en myofibroblastes,perdent leur réserve de vitamine A et se mettent à synthétiser de la matrice extracellulaire ;
lymphocytes hépatocytaires.
cellules ovales (cellules pluripotentes) - fonction de régénération des hépatocytes et des cellules endothéliales
Les cellules hépatiques sont groupées à l'intérieur du foie en formations spéciales, les lobules hépatiques. Les lobules hépatiques sont donc des groupements de cellules hépatiques, de forme polyédrique, dont l'agencement est déterminé par la disposition des vaisseaux et des voies biliaires intrahépatiques. Les lobules hépatiques sont séparés les uns des autres par des travées de tissu conjonctif, auxquelles on donne le nom d'espace porte ou espace de Kiernan, où cheminent des vaisseaux et des canaux biliaires intrahépatiques.
Pathologies
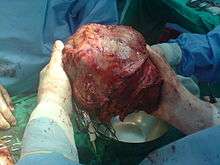
Tumeur hépatique
Cancers primitifs du foie
Carcinome hépatocellulaire
Carcinome fibrolamellaire : rare, atteint plutôt les jeunes (moins de 40 ans)
Hépatoblastome : enfant, hépatocytes fœtaux
Angiosarcome : thorotrast, chlorure de vinyle, stéroïdes androgènes
Hépatome : aflatoxines
Cancers secondaires
Métastases secondaires hépatiques provenant des cancers primitifs suivants :
Carcinomes : côlon, bronches, sein, prostate, rein
Cancers endocrines, cardia,
et ne pas oublier les métastases secondaires consécutives à des mélanomes et plus dramatique les mélanomes choroïdiens.
Tumeurs hépatique bénignes
Hémangiomes : prévalence (1 - 2 %)
Adénome : rare, atteint la femme, dû aux contraceptifs oraux
Hyperplasie nodulaire focale : rare
Autres
Adénomatose hépatique
Cirrhose biliaire primitive
Cirrhose hépatique
Hémochromatose
Hépatite alcoolique aiguë
Hépatite virale
Maladie de Wilson
Stéatose hépatique
Syndrome de Budd-Chiari, dû à l'obstruction de la veine hépatique.
Syndrome de Gilbert, due à une anomalie génétique du métabolisme de la bilirubine.
Transplantation
Le plus souvent un foie endommagé se régénère spontanément. Dans le cas contraire, le foie peut être remplacé chirurgicalement. Le foie destiné à la transplantation peut provenir soit d'une personne en état de mort cérébrale soit d'un donneur vivant. Dans ce dernier cas, le donneur se voit retirer une partie de son foie qui est transplantée chez le malade. Chaque moitié du foie se régénère en un foie complet.

 词典释义:
词典释义:
 ,
,  脏; (食
脏; (食 动物)
动物)
 酱
酱 牛
牛
 (酱)
(酱) 酱
酱 酱
酱 病患者;
病患者; 蛭病(的俗名)
蛭病(的俗名)
 ,
,  脏
脏 硬化
硬化 ]
]
 肾同源
肾同源
 阿米巴脓肿
阿米巴脓肿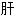 胆道脓肿;
胆道脓肿; 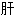 胆管脓肿
胆管脓肿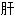 脓肿
脓肿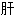 郁脾虚
郁脾虚 功[能]
功[能] 脏活体组织穿刺针
脏活体组织穿刺针 藏魂
藏魂
 萎缩
萎缩
 萎缩
萎缩
 萎缩
萎缩 恶风
恶风 火耳鸣
火耳鸣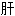 癌
癌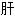 厥头痛
厥头痛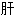 阳头痛
阳头痛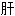 硬化腹水
硬化腹水 素
素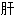 硬化
硬化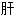 脏充血
脏充血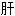 熄风汤
熄风汤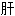 汤
汤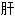 气不舒
气不舒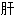 胃不和
胃不和 脾不和
脾不和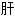 止痛
止痛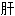
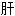 胀
胀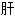 郁胁痛
郁胁痛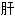 [脏]拉钩
[脏]拉钩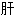
 明目
明目 胃热
胃热 气郁
气郁 气郁
气郁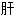 气郁结
气郁结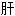 气
气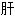 绝
绝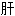 阳上亢
阳上亢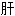 火上扰
火上扰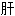 寒
寒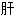 胃气痛
胃气痛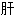
 门
门 油
油 油
油 油
油 胆湿热
胆湿热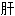 气犯胃
气犯胃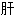
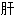 火不得卧
火不得卧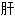 气横逆
气横逆 包虫病
包虫病
 阳化火
阳化火 火上扰
火上扰 合胆
合胆 主筋
主筋
 冠状
冠状
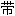
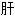 镰状
镰状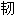
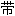
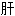 左三角
左三角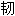
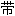
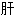 上界
上界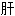 方叶
方叶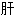 尾状叶
尾状叶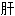 右叶
右叶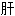 左叶
左叶 脏病
脏病 疳
疳 经
经 经
经 风内动
风内动 脏病
脏病 脏穿刺术
脏穿刺术 散
散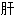 火
火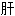 降压
降压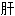
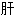 气上逆
气上逆 部分切除术
部分切除术 气郁结
气郁结 著
著 郁血
郁血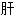 火耳聋
火耳聋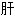 实
实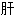 网膜结节
网膜结节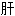
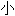 叶间静脉
叶间静脉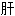 火眩晕
火眩晕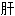 阳眩晕
阳眩晕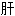 胆气虚
胆气虚 肾阴虚
肾阴虚 虚
虚 血虚
血虚 热恶阻
热恶阻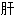
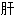
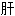 明目
明目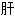 肾
肾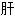 止痛
止痛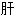 脾
脾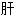 气郁结不孕
气郁结不孕