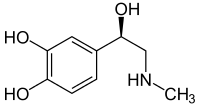
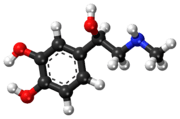
L’adrénaline est un neurotransmetteur et une hormone appartenant à la famille des catécholamines. Cette molécule porte aussi le nom d’épinéphrine. L’adrénaline est sécrétée en réponse à un état de stress ou en vue d'une activité physique, entraînant une accélération du rythme cardiaque, une augmentation de la vitesse des contractions du cœur, une hausse de la pression artérielle, une dilatation des bronches ainsi que des pupilles. Elle répond à un besoin d'énergie, par exemple pour faire face au danger.
Étymologie
Le mot vient du latin : ad renes (« près du rein »). Les Américains utilisent un autre nom, issu du grec, epinephrine (« au-dessus du rein »), la firme Parke Davis ayant déposé la marque « Adrenalin ».
Pharmacologie
L'adrénaline est majoritairement sécrétée par le système nerveux central (elle agit alors comme neuromédiateur). Elle est également sécrétée par les glandes surrénales (adrénaline libre). L’adrénaline produit son effet en se fixant sur les récepteurs adrénergiques des cellules cibles.
Les conséquences de l’adrénaline dépendent fortement de la dose et de la répartition des récepteurs alpha et bêta sur les organes. Globalement, les récepteurs alpha sont en plus grand nombre que les récepteurs bêta, mais ces derniers ont une plus forte affinité pour l’adrénaline.
Ainsi, à faible dose (0,1 μg·kg·min), l’adrénaline est préférentiellement fixée sur les récepteurs bêta. La stimulation des récepteurs bêta-1 entraîne une augmentation de la force et de la fréquence de contraction du cœur (effet inotrope et chronotrope positif), une activation de la lipolyse dans le tissu adipeux (récepteur bêta-3). La fixation de l’adrénaline sur les récepteurs bêta-2 provoque une vasodilatation, une hypotension artérielle, une hypoglycémie, une dilatation des bronches, et une relaxation des muscles de l’intestin (et plus généralement de la totalité du tractus digestif par une mise au repos des muscles lisses de ces organes et par l'arrêt de la sécrétion des glandes), de la vessie et de l’utérus.
À plus forte dose, l’adrénaline stimule à la fois les récepteurs alpha et bêta. Cependant, le cœur mis à part, les récepteurs alpha sont majoritaires sur les organes et leurs effets prédominent : il y a principalement une augmentation de la glycogénolyse dans le foie, une vasoconstriction (dominant la vasodilatation due aux récepteurs bêta-2), une hypertension artérielle. Le cœur ne possède que des récepteurs bêta-1 et répond, quelle que soit la dose d’adrénaline, par une hausse de la force et de la fréquence des contractions.
Au niveau du métabolisme lipidique, l’adrénaline a une action identique à celle du glucagon, elle favorise l’hydrolyse des glycérides en libérant du glycérol et des acides gras.
Consulter l’article régulation de la glycémie pour le rôle de l’adrénaline dans ce phénomène.
Métabolisme
L’adrénaline est sécrétée par les neurones et par les cellules chromaffines de la médullo-surrénale, en réponse à une stimulation directe par les neurones du système nerveux orthosympathique. La synthèse de l’adrénaline s’effectue à partir d’une autre catécholamine, la noradrénaline, par méthylation grâce à une enzyme, la phényléthanolamine N-méthyltransférase (voir aussi le métabolisme des catécholamines.)
L’adrénaline a une brève durée d’action (de l’ordre de 2 minutes) car elle est rapidement dégradée par deux enzymes, la catéchol-oxyméthyltransférase (COMT) et la monoamine oxydase (MAO).
Utilisation médicale
L’adrénaline en injection est le médicament de choix pour le traitement des arrêts cardio-circulatoires, essentiellement en cas d’asystolie (défaillance du muscle cardiaque sans troubles du rythme). Elle est également utilisée dans les chocs anaphylactiques (d’origine allergique), et en réanimation, lors de certains états de choc graves. Son maniement reste délicat, car un surdosage peut entraîner tachycardie et troubles du rythme cardiaque qui peuvent aggraver l’état du patient. Dans les chocs septiques, elle n'est pas plus efficace qu'une combinaison de dobutamine et de noradrénaline ou que la noradrénaline utilisée seule, avec cependant plus d'effets secondaires avec l'adrénaline.
Elle est commercialisée sous différents noms :
Adrénaline Renaudin® (solution injectable) : 0,25 % ; 0,5 % ; 0,1 % ; 1 %
Adrénaline Aguettant® (solution injectable) : 0,25 mg·mL ; 0,5 mg·mL ; 1 mg·mL ; 1 mg·mL sans sulfites.
L'adrénaline est parfois injectée à faible dose en intra-articulaire lors d'examens arthrographiques en association avec un produit de contraste, son action permet un ralentissement de l'élimination du produit de contraste (notamment son absorption par les cartilages et la synoviale) et donc d'allonger la durée de l'examen.
Effets secondaires
L'adrénaline cause plus d'arythmie cardiaque qu'une combinaison de noradrénaline et de dobutamine.
Contre-indications
Trouble du rythme (ventriculaire), hypertension artérielle, hyperthyroïdie, insuffisance coronarienne, diabète...
Synthèse
L'adrénaline a été synthétisée dès le début du XX siècle, d'abord par le Polonais Napoleon Cybulski (1**5) puis par l'Américain John Jacob Abel (en) (1**7), enfin par le Japonais Jokichi Takamine, installé à Baltimore, qui fut le premier à produire des extraits purs. Le premier brevet de production d'adrénaline déposé aux États-Unis le fut en 1911 (Parke-Davis (en) & Co. v. H. K. Mulford Co) - ce qui serait la raison pour laquelle le terme d' "epinephrine" est utilisé aux États-Unis comme terme générique. Voir History of catecholamine research (en) pour plus de détails.
Biosynthèse
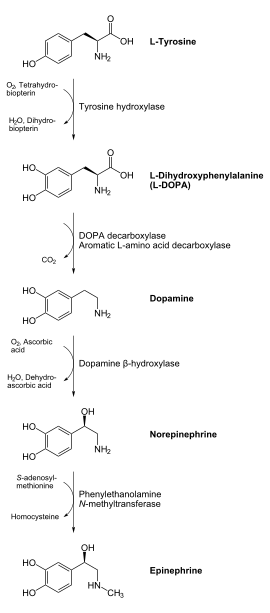
L'adrénaline peut être biosynthétisée à partir de la phénylalanine.
La phénylalanine est d'abord hydroxylée par l'action de la phénylalanine hydroxylase en tyrosine. La biosynthèse peut d'ailleurs directement débuter à partir de la tyrosine, naturellement présente dans les organismes.
La tyrosine est elle aussi hydroxylée par l'action de la tyrosine β hydroxylase, donnant la L-DOPA (dihydroxyphénylalanine).
Cette dernière est décarboxylée par l'action de la DOPA-décarboxylase.
La dopamine (dihydroxyphényléthylamine) ainsi produite est ensuite hydroxylée par l'action de la dopamine β hydroxylase, produisant la noradrénaline (norépinéphrine).
Cette dernière, par réaction avec la S-adénosylméthionine catalysée par la PNMT (phényléthylamine-N-méthyltransférase est méthylée pour donner finalement l'adrénaline.
Synthèse chimique
L'adrénaline peut être synthétisée à partir du catéchol (1). Il est acylé par l'action du chlorure de chloroacétyle (2) en présence de trichlorure de phosphoryle (POCl3), donnant la 3,4-dihydroxychloroacétophénone (3). Cette dernière subit une substitution nucléophile par la méthylamine pour donner une cétone, l'adrénalone (4) qui est ensuite réduite en un mélange racémique dont l'un des énantiomères est l'adrénaline (5). Ce mélange peut être séparé par l'utilisation de l'acide tartrique.
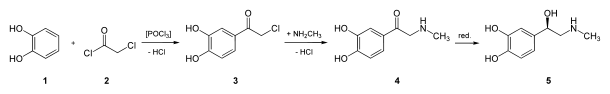
Divers
L'adrénaline fait partie de la liste des médicaments essentiels de l'Organisation mondiale de la santé (liste mise à jour en avril 2013).
肾上腺素(Epinephrine或Adrenaline)是激素及神经传导物质,也是一种药物。肾上腺素被应用于治疗多项疾病,包含全身性过敏反应、心搏停止,以及表面出血等等,吸入式的肾上腺素有时会被用于改善义膜性喉炎的症状。另外当哮喘的第一线治疗皆无效时,也可能会考虑使用肾上腺素。由于口服肾上腺素会迅速被降解而失效,因此须从静脉、肌肉,或皮下注射给药。也可以吸入的方式给予药物。
常见的副作用包括晕眩、焦虑和盗汗。心跳过快和高血压也可能发生,偶尔也会导致心律不整。虽然此药物在怀孕以及哺乳使用的风险还未厘清,但对母亲的益处还是必须纳入考虑。
肾上腺素通常由肾上腺和特定神经分泌。肾上腺素在战斗或逃跑反应中扮演了非常重要的角色,能增加到肌肉的血流量、心输出量、促使瞳孔放大和血糖上升 。主要是由于肾上腺素作用在α和β接受器上。肾上腺素在许多动物以及某些单细胞生物上也找得到。
高峰让吉在1901年首次分离出肾上腺素。此后,肾上腺素被列入世界卫生组织基本药物标准清单之中,为基础医疗中的必备药物。本药物现在为通用名药物,一小罐的售价区间约为0.10至0.95美金之间. 。而治疗全身性过敏反应的自动注射器价钱在2015年则约为100元美金。
历史
1901年,日本科学家高峰让吉首先发现、完成世界最初的肾上腺素结晶化。
来源
肾上腺素是肾上腺髓质的主要激素,其生物合成主要是在髓质铬细胞中首先形成去甲肾上腺素,然后进一步经苯乙胺-N-甲基转移酶(phenylethanolamine N-methyl transferase,PNMT)的作用,使去甲肾上腺素甲基化形成肾上腺素。
药用肾上腺素可从家畜肾上腺提取,或人工合成。理化性质与NA相似。肾上腺素能激动α和β两类受体,产生较强的α型和β型作用。
作用
肾上腺素的一般作用使心脏收缩力上升、兴奋性增高、传导加速,心输出量增多。
药物上,肾上腺素在心脏停止时用来刺激心脏,作用于心肌、传导系统和窦房结的β1受体,加强心肌收缩性,加速传导,加速心率,提高心肌的兴奋性。对离体心肌的β作用特征是加速收缩性发展的速率(正性缩率作用,positive klinotropic effect)。由于心肌收缩性增加,心率加快,故心输出量增加。肾上腺素又能舒张冠状血管,改善心肌的血液供应,且作用迅速,是一个强效的心脏兴奋药。其不利的一面是提高心肌代谢,使心肌氧耗量增加,加上心肌兴奋性提高,如剂量大或静脉注射快,可引起心律失常,出现期前收缩,甚至引起心室纤颤。
哮喘时扩张气管。
能提高机体代谢,治疗量下,可使耗氧量升高20%~30%,在人体,由于α受体和β2受体的激动都可能致肝糖原分解,而肾上腺素兼具α、β作用,故其升高血糖作用较去甲肾上腺素显着。此外,肾上腺素尚具降低外周组织对葡萄糖摄取的作用。肾上腺素还能激活甘油三酯酶加速脂肪分解,使血液中游离脂肪酸升高。

 词典释义:
词典释义:
 腺
腺 ;
; ;
; ,荷尔蒙;
,荷尔蒙;
 ;
;